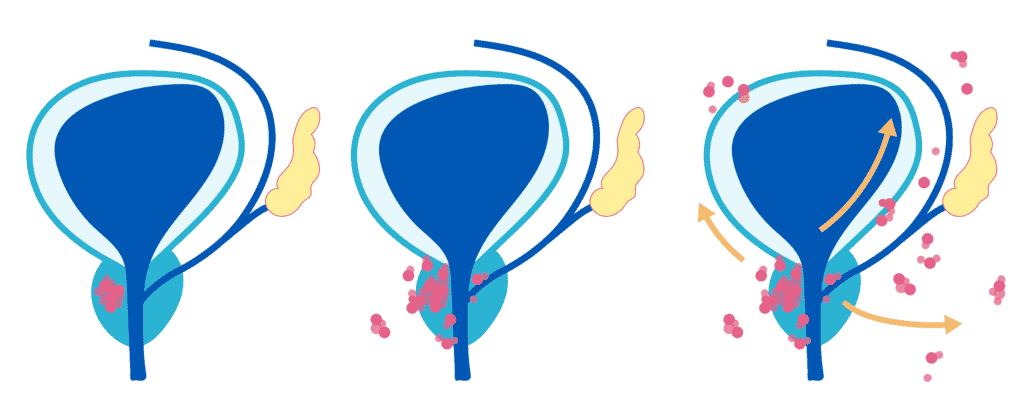
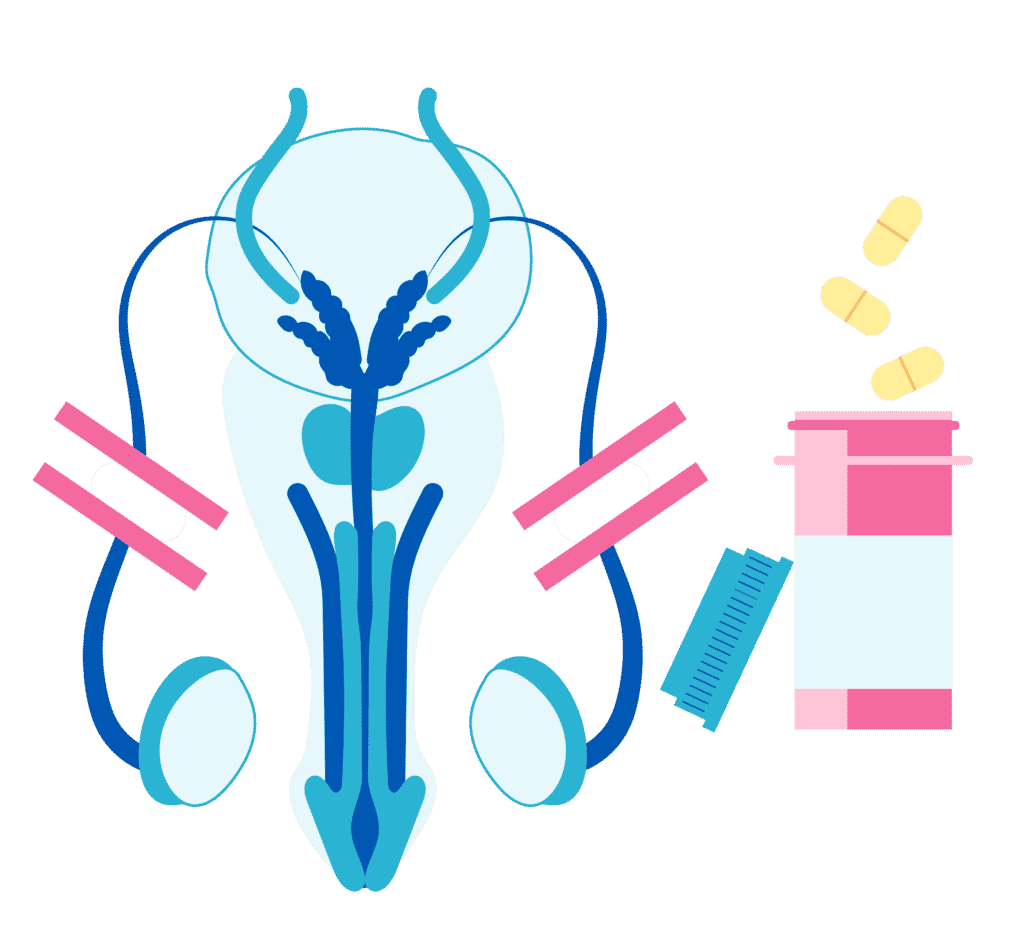
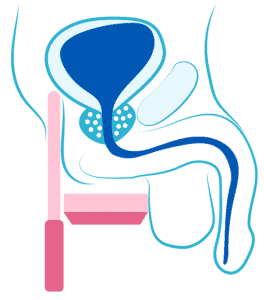
Seules, les biopsies de la prostate réalisées dans les meilleures conditions, éventuellement en ciblant par fusion d’image les zones suspectes en IRM, permettent de faire correctement le diagnostic. De plus, l’évaluation de l’agressivité du cancer repose sur le score de Gleason établi sur l’examen des biopsies, qui va de 6 (bon pronostic) à 10. La taille du cancer est également un facteur pronostic, évalué sur les données de l’IRM et de la longueur d’envahissement des biopsies par le cancer.